高血圧
高血圧の診断基準
日本高血圧学会によると高血圧の基準段階は以下の表の通りです。
成人における血圧値の分類(mmHg)
| 分類 | 診察室血圧 | 家庭内血圧 | ||
|
収縮期血圧 (最高血圧) |
拡張期血圧 (最低血圧) |
収縮期血圧 (最高血圧) |
拡張期血圧 (最低血圧) |
|
| 正常血圧 | <120 かつ <80 | <115 かつ <75 | ||
| 正常高値血圧 | 120~129 かつ <80 | 115~124 かつ <75 | ||
| 高値血圧 | 130~139 かつ/または 80~89 | 125~134 かつ/または 75~84 | ||
| Ⅰ度高血圧 | 140~159 かつ/または 90~99 | 135~144 かつ/または 85~89 | ||
| Ⅱ度高血圧 | 160~179 かつ/または 100~109 | 145~159 かつ/または 90~99 | ||
| Ⅲ度高血圧 | ≧180 かつ/または ≧110 | ≧160 かつ/または ≧100 | ||
| (孤立性)収縮期高血圧 | ≧140 かつ <90 | ≧135 かつ <85 | ||
※赤字部分が一般的にいう高血圧(日本高血圧学会「高血圧治療ガイドライン2019」より)
家庭内血圧とは、家の中で血圧計を使用した時に計測された血圧のことです。診察室よりリラックスして計測されているという前提があるので、高血圧とされる基準値が診察室血圧と比べて若干低く設定されています。
まだ高血圧の基準に達していないからといって、安心しきってはいけません。正常高値や高値血圧のレベルで、脳卒中や心筋梗塞を起こす可能性もあります。「収縮期血圧<120かつ拡張期血圧<80」を超えるようであれば、一度医師へ相談してみましょう。
高血圧の危険性
高血圧によって引き起こされる病気には以下のようなものがあります。
●冠動脈疾患(CAD)
●心筋梗塞
●心不全
●出血性の脳卒中
●腎不全
など、どれも死に至る可能性のある危険な病気です。
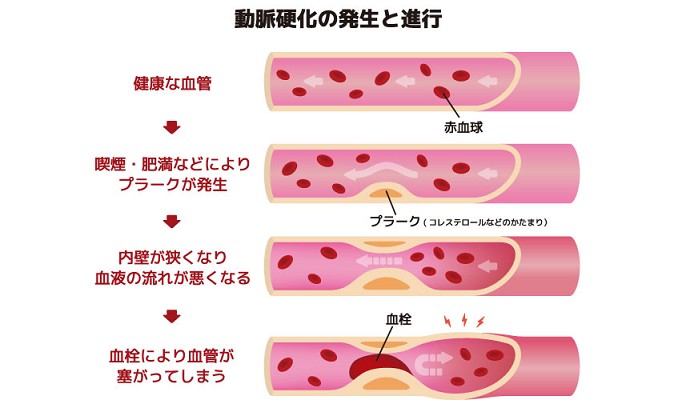
これらの病気は高血圧による「動脈硬化」が原因となっています。
動脈硬化が進行すると血管が破裂したり、血栓が生じやすくなったりします。
こうして心筋梗塞や出血性の脳卒中を合併することになるのです。
高血圧の原因
二次性高血圧
二次性高血圧の原因は腎臓が悪くなったり、血圧を上げるホルモンが過剰分泌されたりすることです。
原因を取り除けば血圧の測定値も改善していきますが、二次性高血圧は高血圧患者の全体の10%未満です。
本態性高血圧
高血圧のほとんどが本態性高血圧と言っていいでしょう。
本態性高血圧の原因には環境因子と遺伝因子があります。
環境因子は食塩やアルコールの過剰摂取、肥満、運動不足が挙げられます。
生活習慣で改善できるものも多い部分です。
本態性高血圧の人が家族にいると自身も本態性高血圧になる可能性は高まります。
ただ、遺伝因子は100%ではなく、高血圧の発症は環境因子と遺伝因子が組み合わさって起きるものです。
環境因子の問題に取り組むことで予防が可能になっています。
高血圧の治療・ライフスタイルの見直し
高血圧の治療では、合併症のリスクに応じて降圧薬を使うことがあります。
その場合の降圧目標は以下の表の通りです。
降圧目標
|
病院で測定した血圧(mmHg) |
家庭で測定した血圧(mmHg) |
|
|
●75歳未満の成人 ※1 ●脳血管障害患者(両側頸動脈狭窄や脳主幹動脈閉塞なし) ●冠動脈疾患患者 ●慢性腎臓病患者(蛋白尿陽性) ※2 ●糖尿病患者 ●抗血栓薬服用中 |
< 130/80 | < 125/75 |
|
●75歳以上の高齢者 ※3 ●脳血管障害者(両側頸動脈狭窄や脳主幹動脈閉塞あり、または未評価) ●慢性腎臓病患者(蛋白尿陰性) ※2 |
< 140/90 |
< 135/85 |
※1:高血圧未治療で病院での血圧が130~139/80~89mmHg の場合、低・中等リスク患者では生活習慣の修正を開始または強化し、高リスク患者ではおおむね1ヵ月以上の生活習慣修正で降圧しなければ、降圧薬治療を含めて、最終的に130/80mmHg未満を目指す。すでに降圧薬治療中で130~139/80~89mmHgの場合、低・中等リスク患者では生活習慣の修正を強化し、高リスク患者では降圧薬治療の強化を含めて、最終的に130/80mmHg未満を目指す。
※2:随時尿で0.15g/gCr以上を蛋白尿陽性とする。
※3:併存疾患などによって一般に降圧目標が130/80mmHg未満とされる場合、75歳以上でも忍容性があれば個別に判断して130/80mmHgを目指す。
(日本高血圧学会「高血圧治療ガイドライン2019」より)
降圧薬をまだ使用しない段階の高血圧、正常高値や高値血圧の方はライフスタイルの見直しをしていきます。
日常生活で気を付けるポイントは以下の通りです。
塩分摂取量
塩分摂取量は1日6g未満が目標です。
過剰な塩分は体内の水分量を多くしてしまい、血流量の上昇につながります。
たくさんの血液が血管に流れることで血圧が上がります。
寒暖差
暖かいところから寒いところに出るなどの寒暖差が生じると血管が収縮し、血圧が上がります。
寒暖差についての注意ポイントにはこれらのようなものがあります。
- 室温と外の気温差が5℃以下になるようにする
- 外が寒い時は肌の露出部分をマフラーや手袋などで少なくする
- お風呂はぬるめ(40℃ぐらい)で5〜10分間位浸かる
- 脱衣所や風呂場は寒くならないように暖房をいれる
排泄時のいきみ
排泄時のいきみが長いと血圧が上昇します。
日頃から便秘にならないようにできるポイントがあります。
- トイレに行く時間を決める(特に朝食後)
- 冷水や冷たい牛乳を朝食前に飲む
- 繊維の多い野菜や海藻類の摂取
- 腹部のマッサージ
睡眠と休養
睡眠と休養は十分に取りましょう。
ストレスは炎症作用を強めたり、自律神を乱れさせたりします。
これらの要素は血管にダメージを与えかねません。
喫煙
喫煙は一時的に血管を収縮させるだけでなく、血行を悪くすることで血を固まりやすくします。
高血圧とともに動脈硬化を進行させる原因になるのです。
飲酒
高血圧の改善のために禁酒をする必要は多くの人にとってありませんが、飲酒量が少ない人の方が動脈硬化の進行は遅くなります。
男性ではアルコールとして1日20〜30ml、女性はその半分という飲酒量を目安にしましょう。
肥満
肥満は心臓にも負担をかけ、動脈硬化の進行にも関与します。
減量を考える際は医師に減量期間と目標体重、その方法を相談しましょう。
軽い運動は肥満防止にもストレス解消にもなるので無理のない範囲で運動を取り入れていきましょう。